Nie dajmy się tabu. Mówmy otwarcie, naturalnie i w oparciu o naukę.
Psycholog · Psychoterapeuta Psychodynamiczny · Seksuolog Kliniczny
Kiedy słyszysz słowo „zdrowie”, zapewne myślisz o braku choroby, o dobrej kondycji fizycznej albo może o zdrowiu psychicznym – o tym, że czujesz się stabilnie, masz energię i potrafisz radzić sobie z codziennym stresem. Zdrowie seksualne natomiast bywa traktowane jak coś odrębnego – jak temat na boku, trochę wstydliwy, może zarezerwowany dla gabinetów specjalistycznych. Nic bardziej mylnego.
Współczesna nauka i Światowa Organizacja Zdrowia (WHO) są w tej kwestii jednoznaczne: zdrowie seksualne jest integralną częścią zdrowia człowieka w jego pełnym wymiarze. Nie da się go oddzielić od tego, jak funkcjonujesz fizycznie ani od tego, jak się czujesz psychicznie.
W tym artykule chcę pokazać Ci, czym naprawdę jest zdrowie seksualne według aktualnej wiedzy naukowej – i dlaczego warto zadbać o nie świadomie.
Definicja, która zmienia wszystko
WHO definiuje zdrowie seksualne jako „stan fizycznego, emocjonalnego, psychicznego i społecznego dobrostanu w odniesieniu do seksualności – nie jedynie brak choroby, dysfunkcji czy niepełnosprawności” (WHO, 2006). Ta definicja jest rewolucyjna, bo wykracza poza model negatywny (brak problemu) ku modelowi pozytywnemu: zdrowie seksualne to aktywny stan, który wymaga pielęgnacji.
Według WHO zdrowie seksualne wymaga pozytywnego i pełnego szacunku podejścia do seksualności i związków seksualnych, a także możliwości przeżywania przyjemnych i bezpiecznych doświadczeń seksualnych – wolnych od przymusu, dyskryminacji i przemocy. Kluczowe jest tu słowo „możliwość”: nie chodzi o to, ile uprawiasz seksu, z kim i jak. Chodzi o to, czy masz do tego przestrzeń, autonomię, bezpieczeństwo i dostęp do rzetelnej wiedzy.
Zdrowie seksualne jako część zdrowia – nie osobna kategoria
Wyobraź sobie, że od kilku tygodni nie możesz spać. Zasypiasz z trudnością, budzisz się w nocy, czujesz się zmęczony i rozdrażniony. Czy myślisz wtedy o swoim życiu seksualnym? Prawdopodobnie nie – a tymczasem badania jednoznacznie pokazują, że zaburzenia snu bezpośrednio obniżają poziom testosteronu, obniżają libido i wpływają negatywnie na jakość aktywności seksualnej (Leproult & Van Cauter, 2011). Organizm jest całością.
Podobne zależności dotyczą chorób przewlekłych. Cukrzyca, choroby sercowo-naczyniowe, zaburzenia hormonalne, a nawet nieleczone nadciśnienie – wszystkie mogą prowadzić do trudności z erekcją u mężcyzn, zaburzeń pobudzenia u kobiet, bólu podczas stosunku (dyspareunia) czy obniżonego pożądania. Według Laumanna i wsp. (1999) problemy seksualne dotyczą 43% kobiet i 31% mężcyzn, a wiele z tych trudności ma komponent somatyczny.
Warto też spojrzeć na zależność odwrotną: trudności seksualne odbijają się na zdrowiu fizycznym. Brak satysfakcji seksualnej wiąże się z wyższym poziomem kortyzolu (hormonu stresu), gorszą odpornością, zaburzeniami rytmu dobowego i ogólnie niższą jakością życia (Brody, 2010).
Seksualność nie istnieje w próżni – jest wpisana w biologię, psychikę i relacje.
Psychika – centrum życia seksualnego
Spośród wszystkich czynników wpływających na zdrowie seksualne, to właśnie czynniki psychologiczne odgrywają kluczową rolę. Nie bez powodu Masters i Johnson (1966, 1970) – pionierzy seksuologii klinicznej – już pół wieku temu wskazywali, że ogromna większość problemów seksualnych ma podłoże psychogenne lub psychogenne – nakładające się na somatyczne.
Lęk jest jednym z najważniejszych „wrogów” życia seksualnego. Lęk przed oceną, przed bliskością, przed utratą kontroli, lęk wynikający z traumy – wszystkie te stany uruchamiają w ciele reakcję walki lub ucieczki (fight-or-flight). W tym stanie układ nerwowy dosłownie blokuje pobudzenie seksualne: krew odpływa od narządów płciowych, mięśnie się napinają, zmysły skupiają się na zagrożeniu. Jeśli ktoś pyta mnie, dlaczego „nic nie czuje” podczas seksu – często odpowiedź kryje się właśnie tutaj.
Obraz własnego ciała (body image) to kolejny kluczowy element. Badania pokazują, że osoby z niską akceptacją swojego ciała częściej doświadczają dysfunkcji seksualnych, mają trudności z pełnym zaangażowaniem się w akt seksualny i rzadziej osiągają orgazm (Woertman & van den Brink, 2012). Kiedy w głowie kręcą się myśli „jak wygląda mój brzuch”, „czy jestem wystarczająco atrakcyjny/a” – uwaga odsuwa się od przyjemności i od partnera. To mechanizm znany jako spectatoring – Kaplan (1974) opisała go jako jeden z głównych czynników podtrzymujących dysfunkcje seksualne.
Depresja i zaburzenia lękowe niemal zawsze wpływają na seksualność. Obniżony nastrój, anhedonia (utrata zdolności do odczuwania przyjemności), zmęczenie, poczucie bezwartościowości – wszystko to przekłada się bezpośrednio na obniżone libido i trudności z satysfakcją seksualną. Co więcej, leki przeciwdepresyjne z grupy SSRI – stosowane powszechnie – same w sobie mogą powodować opóźnienie lub brak orgazmu, suchość pochwy czy trudności z erekcją (Serretti & Chiesa, 2009). To ważna informacja: jeśli przyjmujesz leki i zauważasz zmiany w swoim życiu seksualnym – warto o tym porozmawiać z psychiatrą lub seksuologiem.
Relacja i kontekst – seksualność nie istnieje w izolacji
Seksualność człowieka jest głęboko kontekstualna. Zgodnie z modelem biopsychospołecznym Engela oraz współczesnymi badaniami nad związkami – na nasze zachowania i odczucia seksualne wpływa jednocześnie biologia, psychika i środowisko społeczno-relacyjne. Oznacza to, że para, która ma świetną komunikację, wzajemne zaufanie i poczucie bezpieczeństwa, będzie statystycznie doświadczać wyższej satysfakcji seksualnej – niezależnie od techniki czy częstotliwości.
Gottman i Gottman (2008) – wybitni badacze związków – wskazują, że jakość więzi emocjonalnej między partnerami jest jednym z najsilniejszych predyktorów zadowolenia z życia seksualnego. Nierozwiązane konflikty, brak bliskości emocjonalnej, poczucie odrzucenia – to czynniki, które „zabijają” pożądanie nawet w związkach, gdzie oboje partnerów są zdrowi fizycznie i wolni od zaburzeń psychicznych.
Z drugiej strony – satysfakcjonujące życie seksualne wzmacnia więź emocjonalną, poprawia nastrój, obniża poziom stresu i buduje poczucie bezpieczeństwa w relacji. Oksytocyna – hormon uwalniany podczas bliskości fizycznej i orgazmu – dosłownie wzmacnia poczucie zaufania i przywiązania (Carter, 1998). Zdrowie seksualne i zdrowie relacyjne wzajemnie się napędzają.
Trauma seksualna i jej długofalowy wpływ
Nie sposób pisać o zdrowiu seksualnym bez poruszenia kwestii traumy. Doświadczenia przemocy seksualnej, molestowania, ale też mniej oczywistych trudności – jak wychowanie w środowisku pełnym wstydu wokół ciała i seksualności, brak edukacji seksualnej, religijnie zakorzenione poczucie grzechu związanego z seksualnością – wszystkie te doświadczenia mogą zostawiać głęboki ślad.
Trauma seksualna wpływa na to, jak postrzegamy swoje ciało, jak przeżywamy intymność, jak reagujemy na dotyk, jak budujemy zaufanie. Objawia się nie tylko jako unikanie seksu, ale też jako dysocjacja podczas stosunku (uczucie bycia „obok siebie”), trudności z podnieceniem, ból psychosomatyczny, a czasem jako kompulsywne zachowania seksualne będące formą radzenia sobie z bólem. Leczenie traumy – z pomocą psychoterapeuty, najlepiej znającego zagadnienia seksuologiczne – jest możliwe i skuteczne.
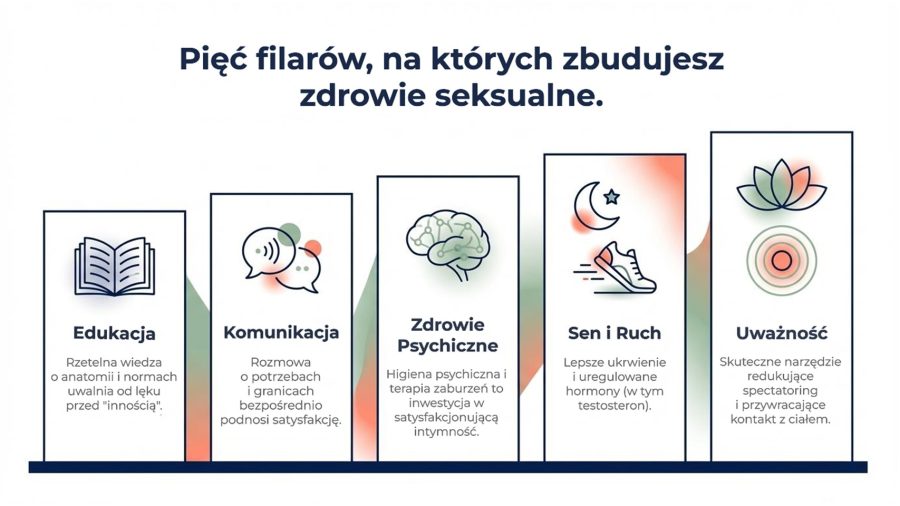
Co sprzyja zdrowiu seksualnemu? Praktyczny przegląd
Edukacja seksualna. Dostęp do rzetelnej, opartej na faktach wiedzy o seksualności jest warunkiem zdrowia seksualnego (UNESCO, 2009). Wiele trudności seksualnych wynika po prostu z braku wiedzy – o anatomii, o różnorodności reakcji seksualnych, o tym, co jest normą.
Komunikacja w związku. Pary, które potrafią rozmawiać o potrzebach, preferencjach i granicach seksualnych, doświadczają wyższej satysfakcji seksualnej (Mark i wsp., 2014). To umiejętność, którą można rozwijać.
Troska o zdrowie psychiczne. Leczenie depresji, stanów lękowych, terapia traumy – to inwestycja również w zdrowie seksualne. I odwrotnie – praca nad życiem seksualnym często przynosi poprawę zdrowia psychicznego.
Aktywność fizyczna i sen. Regularny ruch poprawia ukrwienie narządów płciowych, reguluje hormony i poprawia obraz ciała. Dobry sen – jak wspomniano – ma bezpośredni wpływ na poziom hormonów płciowych.
Uważność (mindfulness). Badania Brotto i wsp. (2016) wskazują, że trening uważności skutecznie redukuje spectatoring i poprawia satysfakcję seksualną u kobiet z zaburzeniami pożądania i podniecenia.
Kiedy warto skonsultować się z psychologiem-seksuologiem?
Jeśli czytając ten artykuł, rozpoznajesz u siebie któreś z opisanych trudności – lęk związany z seksualnością, brak pożądania, ból podczas zbliżeń, trudności z orgazmem, poczucie wstydu związane z własną seksualnością, trudności w komunikacji z partnerem – wiedz, że nie jesteś z tym sam/sama i że pomoc jest dostępna.
Gabinet psychologa-seksuologa to bezpieczna, poufna przestrzeń, w której możesz porozmawiać o tym, co Cię niepokoi – bez oceniania, bez pośpiechu. Terapia seksuologiczna jest skuteczna i opiera się na metodach dobrze udokumentowanych naukowo. Pierwszy krok – czyli zgłoszenie się – bywa najtrudniejszy. Ale jest też najważniejszy.
Jeśli czujesz, że Twoje życie seksualne nie jest takie, jakim chciałbyś/chciałabyś je widzieć – zapraszam do kontaktu.
Najczęściej zadawane pytania (FAQ)
Czy problemy seksualne to powód do wstydu?
Absolutnie nie. Problemy seksualne są powszechne – dotyczą nawet co trzeciego mężczyzny i prawie co drugiej kobiety w ciągu życia. Są tak samo normalnym powodem do konsultacji ze specjalistą jak ból pleców czy kłopoty z zasypianiem. Wstyd jest zrozumiałą reakcją emocjonalną, ale nie powinien blokować dostępu do pomocy, na którą zasługujesz.
Czy terapia seksuologiczna oznacza ćwiczenia seksualne?
Terapia seksuologiczna w gabinecie psychologa to przede wszystkim rozmowa – psychoterapia ukierunkowana na zagadnienia seksualności. Terapeuta może zaproponować ćwiczenia do wykonania w domu (np. techniki uważności, ćwiczenia komunikacyjne, techniki skupiania zmysłów znane jako sensate focus), ale żadne ćwiczenia nie są wykonywane podczas sesji. To przede wszystkim praca ze świadomością, przekonaniami i emocjami.
Czy zdrowe życie seksualne oznacza uprawianie seksu regularnie?
Nie. Zdrowie seksualne nie ma nic wspólnego z częstotliwością ani z określonym sposobem wyrażania seksualności. Obejmuje ono prawo do aseksualności, do celibatu, do seksualności realizowanej wyłącznie z samym sobą, do związków niemonogamicznych – pod warunkiem, że wszystkie formy są obustronnie dobrowolne, za świadomą zgodą stron, bezpieczne i przynoszą dobrostan.
mgr Anna Báthory
Anna Báthory – psycholog, psychoterapeuta, seksuolog specjalizujący się w leczeniu zaburzeń osobowości, zaburzeń odżywiania i zaburzeń obrazu ciała. Specjalista udzielający pomocy psychologicznej i seksuologicznej w problemach w budowaniu satysfakcjonujących związków oraz w trudnościach i zaburzeniach życia seksualnego. Anna Báthory pracuje w gabinecie prywatnym w Krakowie oraz online.
Anna Báthory jest psychologiem, psychoterapeutą i seksuologiem pracującym skutecznymi metodami opartymi na wynikach badań naukowych, jest specjalistą psychoterapii psychodynamicznej oraz terapii opartej na mentalizacji (MBT). Wykorzystuje w swojej pracy założenia teorii przywiązania.
Chcesz umówić wizytę? Napisz na: office@annabathory.pl
***
Możesz poznać mnie nieco bliżej klikając TU
Piśmiennictwo
Brody, S. (2010). The relative health benefits of different sexual activities. Journal of Sexual Medicine, 7(4), 1336–1361. https://doi.org/10.1111/j.1743-6109.2009.01677.x
Brotto, L. A., Basson, R., & Luria, M. (2016). A mindfulness-based group psychoeducational intervention targeting sexual arousal disorder in women. Journal of Sexual Medicine, 5(7), 1646–1659.
Carter, C. S. (1998). Neuroendocrine perspectives on social attachment and love. Psychoneuroendocrinology, 23(8), 779–818. https://doi.org/10.1016/S0306-4530(98)00055-9
Gottman, J. M., & Gottman, J. S. (2008). Gottman method couple therapy. In A. S. Gurman (Ed.), Clinical handbook of couple therapy (4th ed., pp. 138–164). Guilford Press.
Kaplan, H. S. (1974). The new sex therapy: Active treatment of sexual dysfunctions. Brunner/Mazel.
Laumann, E. O., Paik, A., & Rosen, R. C. (1999). Sexual dysfunction in the United States: Prevalence and predictors. JAMA, 281(6), 537–544. https://doi.org/10.1001/jama.281.6.537
Leproult, R., & Van Cauter, E. (2011). Effect of 1 week of sleep restriction on testosterone levels in young healthy men. JAMA, 305(21), 2173–2174. https://doi.org/10.1001/jama.2011.710
Mark, K. P., Herbenick, D., Fortenberry, J. D., Sanders, S., & Reece, M. (2014). The object of sexual desire: Examining the what in what people want sexually. Journal of Sexual Medicine, 11(11), 2709–2719. https://doi.org/10.1111/jsm.12683
Masters, W. H., & Johnson, V. E. (1966). Human sexual response. Little, Brown.
Masters, W. H., & Johnson, V. E. (1970). Human sexual inadequacy. Little, Brown.
Serretti, A., & Chiesa, A. (2009). Treatment-emergent sexual dysfunction related to antidepressants: A meta-analysis. Journal of Clinical Psychopharmacology, 29(3), 259–266. https://doi.org/10.1097/JCP.0b013e3181a5233f
UNESCO. (2009). International technical guidance on sexuality education: An evidence-informed approach. UNESCO.
Woertman, L., & van den Brink, F. (2012). Body image and female sexual functioning and behavior: A review. Journal of Sex Research, 49(2–3), 184–211. https://doi.org/10.1080/00224499.2012.658586
World Health Organization. (2006). Defining sexual health: Report of a technical consultation on sexual health. WHO. https://www.who.int/reproductivehealth/publications/sexual_health/defining_sh/en/
Autor: Psycholog, Psychoterapeuta i Seksuolog Kliniczny | Sesje w Krakowie i Online
Kategoria: Zdrowie Seksualne · Relacje · Psychoterapia Psychodynamiczna
© 2026 · Wszelkie prawa zastrzeżone · Artykuł ma charakter wyłącznie informacyjny i nie stanowi porady klinicznej ani nie tworzy relacji terapeutycznej.




